Risikofaktorer for dislokation efter total hoftealloplastik
En CAT er et dynamisk redskab, som ikke har været igennem en videnskabelig bedømmelse. Derfor opfordrer vi alle til at kommentere, tilføje egne erfaringer og viden til den aktuelle CAT.
Titel
Risikofaktorer for dislokation efter total hoftealloplastik.
Speciale
Muskuloskeletale lidelser.
Forfatter
Troels Bech Møller, cand. scient. fys. stud., SDU.
Publiceringsdato
16.04.26
Baggrund
Total hoftealloplastik (THA) er en af de hyppigst udførte ortopædkirurgiske operationer i Danmark [1]. I 2024 blev der udført omkring 14.000 primære og ca. 1.500 revisions-THA i Danmark med en incidens på 240 pr. 100.000 indbyggere [2]. I 85% af THA er indikationen artrose. Til de resterende 15% af årsagerne hører bl.a. hoftenære frakturer og hoftedysplasi [2].
En THA på privathospital koster mellem 89.000 og 110.000 kr. [3, 4]. Det antages, at omkostningerne er nogenlunde de samme på et regionalt hospital. Dertil kommer omkostninger til postoperativ behandling som f.eks. rehabilitering. Det er oftest et indgreb med godt resultat for borgeren, men som ved alle operationer kan der opstå komplikationer [5]. I 2,6% af de primære THA grundet artrose og 5,8% grundet femurfraktur oplever borgeren inden for et år, at den nye hofte luksérer. Dette er en alvorlig komplikation med stor betydning for borgeren, da det giver ubehag og forringet livskvalitet [2]. 24% af revisions-THA skyldes luksation. Det er et større indgreb, som har højere omkostninger, men det påvirker også borgeren med længere indlæggelse [6].
Mange faktorer har betydning for risiciene for luksation af en THA postoperativt. Før i tiden har der været lagt meget vægt på bestemte bevæge- og aktivitetsrestriktioner hos nyopererede, men de kliniske retningslinjer på området for THA giver ”svag anbefaling imod” dette [7]. Formålet med denne CAT er at give et overblik over risikofaktorerne, som fysioterapeuter kan være opmærksomme på i forbindelse med interventioner med borgere med THA, sammenlignet med effekten af bevæge- og aktivitetsrestriktioner.
Klinisk spørgsmål
Hvad er de vigtigste generelle risikofaktorer for luksation efter primær total hoftealloplastik sammenholdt med bevæge- og aktivitetsrestriktioner?
Inklusionskriterier
- Population 1: Primær total hoftealloplastik
- Population 2: Restriktioner, operationsteknik
- Exposure: Alder, BMI og comorbiditeter
- Outcome: Luksation af hoften
- Studietype: Systematiske reviews eller randomiserede kontrollerede studier (RCT)
Eksklusionskriterier
- Patienter med revisionsalloplastik, medfødte mentale eller fysiske handicap, erhvervet eller medfødt hoftedysplasi
Søgestrategi
Den 22.02.26 blev de videnskabelige databaser Embase (Ovid), Pubmed (Medline) og Cochrane Central systematisk gennemsøgt for litteratur om forskningsspørgsmålet. Før søgningerne blev der fundet inspiration til søgetermernes synonymer ved at søge efter litteratur om forskningsspørgsmålet i Google Scholar. I søgningerne i databaserne blev der brugt en kombination af Medical Subline Headings (MeSH) og fritekstsøgeord i titel og abstracts samt trunkering for at finde mest mulig relevant litteratur (se tabel 1). Søgningsstrategien er efter blokstruktur, hvor de to første blokke er populationer. Tredje blok er ”Exposure,” og fjerde blok er ”Outcome.” Søgeordene i de respektive blokke er kombineret med den boolske operator OR, og derefter er blokkene kombineret med operatoren AND. Søgningen i tabel 1 er brugt i Embase. Efter søgningen blev blokkene oversat til de andre databaser og udført igen.
|
Database: Embase |
Blok 1 Population 1 |
Blok 2 Population 2 |
Blok 3 Exposure |
Blok 4 Outcome |
|
Emneord |
Total hip replacement/ |
Risk factor/ |
Body mass index/ Comorbidity/ |
Dislocation/ Instability/ |
|
Fritekstsøgeord |
Total hip arthroplast*.ti,ab. Total hip replacement*.ti,ab. |
Risk factor*.ti,ab. Surger*.ti,ab. Surgical factor*.ti,ab. Restrict*.ti,ab. Precaution*.ti,ab. |
Body mass index.ti,ab. BMI.ti,ab. Comorbidit*.ti,ab. |
Dislocation*.ti,ab. Instabilit*.ti,ab. |
|
Hits (OR): |
50.678 |
5.174.289 |
1.475.577 |
306.383 |
|
Kombineret (AND): 676 |
|
Dato for søgning: 22.02.26 |
||
Tabel 1. Søgestrategi for Embase (Ovid)
Figur 1: PRISMA flowchart
Udvælgelse
Alle 1184 resultater fra søgningerne blev eksporteret til Endnote, hvorfra de blev importeret til Covidence, analyseret for relevans og sorteret (se figur 1). 214 duplikater blev frasorteret af Covidence og manuelt. 970 studier blev herefter sorteret gennem vurdering af titler og abstracts. Fuld tekst af 44 studier blev udsøgt, hvoraf 2 ikke var tilgængelige. Systematiske reviews var prioriteret som studietype, så gennem vurdering af indholdet i artiklerne, blev følgende systematisk review udvalgt til analyse for at svare på forskningsspørgsmålet:
Kunutsor, S. K., Barrett, M. C., Beswick, A. D., Judge, A., Blom, A. W., Wylde, V., & Whitehouse, M. R. (2019). Risk factors for dislocation after primary total hip replacement: a systematic review and meta-analysis of 125 studies involving approximately five million hip replacements. Lancet Rheumatol, 1(2), e111-e121.
Kritisk bedømmelse
Der anvendes ROBIS [9] i den kritiske bedømmelse af det systematiske review. I artiklen analyseres resultater fra 125 studier, af hvilke 116 er observationelle (28 prospektive, 82 retrospektive kohortestudier og 6 case-kontrol-studier) og 9 er RCT. Der indgik 4,6 mio. THA og 35.223 dislokationer i reviewets resultater. I denne store mængde data blev mange forskellige risikofaktorer analyseret og inddelt i fire forskellige kategorier: patientrelaterede, kirurgiske, implantat- og hospitalsbaserede risikofaktorer.
Følgende faktorer øger risikoen for dislokation:
Patientrelaterede
- Alder >70 år, BMI >30, neurologisk/psykologisk sygdom
- Skrøbelighed, nyresvigt, reumatoid artrit, stivgørende operation i lænden og tidligere operation i hoften
- Indikatorerne reumatoid artrit, avaskulær nekrose og knoglenekrose sammenlignet med artrose
Kirurgiske
- Posterior operationstilgang uden kapsel- og muskelreparation sammenlignet med lateral, anterior, anterolateral tilgang og posterior tilgang med reparation
- For høj abduktions-, forkert anteversionsvinkel samt kombineret vinkel på 40-60 grader af den acetabulære komponent
Implantatrelaterede
- Kortere og længere halslængde end standardlængden på femurprotesen
- Ucementerede komponenter
Følgende faktorer reducerer risikoen:
Implantatrelaterede
- Større hoved på femurkomponenten (32-36 mm) og den specifikke ”Dual Mobility Cup”
Hospitalsbaserede
- Større erfaring og højere operationsvolumen hos kirurgen
- Uddannelse af patienten
Risikoen for bias i det systematiske review vurderes samlet som ”unclear” (se bilag A). Der er en klar og grundig søgestrategi, men der var mangler med hensyn til udvælgelse af studier, da kun én reviewer læste titler og abstracts. Metoden til udtrækning af data fra de inkluderede studier er acceptabel, men der mangler gennemsigtighed med hensyn til syntesemetode.
Samlet vurdering samt konklusion
Ved brug af vurderingsværktøjet GRADE [10] vurderes troværdigheden af studiets resultater som meget lav (se figur 2). Reviewet nedgraderes i alt fire point. Ét point for studietype. I observationsstudier foretages ingen randomisering, og derfor kan denne studietype ikke sige noget om kausalitet, hvorfor kvaliteten anses som lavere [11]. Ét point nedgraderes for risk of bias grundet ”unclear”-vurdering i ROBIS, dog er inkluderede RCT risk of bias-vurderet. Der nedgraderes ét point for inkonsistens. Der redegøres for inkonsistens og noget af den kan forklares i de forskellige analyser, dog ikke det hele. Der nedgraderes også ét point for ”indirectness,” idet studiet selv redegør for, at størstedelen af studierne i reviewet er retrospektive kohortestudier, som ikke justerede for konfoundere. En af studiets styrker er den meget store mængde data fra forskellige lande, som gør resultaterne generalisérbare [8].
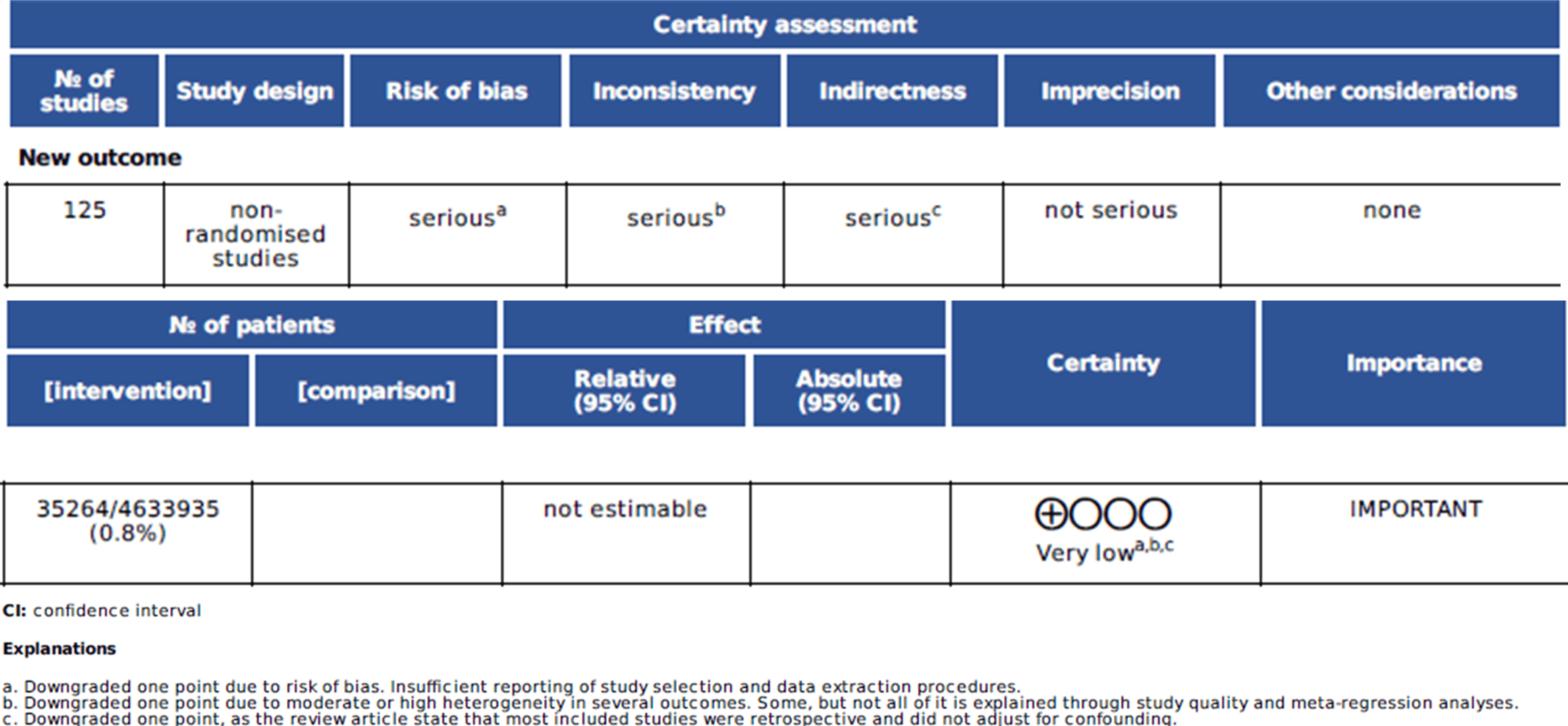
Figur 2. GRADE vurdering
Traditionelt har der fra kirurgers side været fokus på bevæge- og aktivitetsrestriktioner hos patienterne efter THA. Hvad angår aktivitet er der ingen guidelines eller konsensus om, hvad restriktionerne bør være [12]. Bevægerestriktioner har været knyttet til den posteriore operationstilgang, men med udviklingen af andre tilgange og bedre teknik, argumenterer nogle kirurger for, at bevægerestriktioner ikke længere er nødvendige [13].
Et systematisk review fra 2024 [12] konkluderer, at patienter med højt aktivitetsniveau efter THA har lignende eller bedre resultater sammenlignet med patienter med lavt aktivitetsniveau, men de vurderer, at det bedste aktivitetsniveau bør afklares gennem en patientcentreret tilgang. Som udgangspunkt kan patienten være fysisk aktiv inden for rimelighedens grænser og drage nytte af de fysiske og mentale sundhedsaspekter, der medfølger [12].
Et scoping review fra 2025 [13] konkluderer, at mange bevægerestriktioner kan opgives, bl.a. toiletforhøjer og abduktionspude i sengen. De anbefaler ingen restriktioner med hensyn til sovestilling, og efter tre måneder heller ikke ved seksuel aktivitet. De anbefaler fortsat, at kombinationen af fuld fleksion, indadrotation og adduktion, samt at sidde med krydsede ben bør undgås, men kun ved den posteriore operationstilgang og især hos patienter tilhørende tidligere nævnte risikogrupper [13]. Patienter uden restriktioner kommer sig generelt hurtigere, er mere tilfredse med forløbet, er mindre nervøse og bruger færre af både deres egne og socioøkonomiske ressourcer ved hurtigere tilbagevenden til normalt funktionsniveau [13].
Referencer
- Social- og Indenrigsministeriets Benchmarkingenhed. (2020). Reoperationer og akutte genindlæggelser efter hofteoperationer. https://www.benchmark.dk/Media/2/A/Reoperationer_og_akutte_genindlaeggelser_efter_hofteoperationer_TILG.pdf
- Sundhedsvæsenets Kvalitetsinstitut (2024). Dansk Hoftealloplastik Register (DHR), National Årsrapport. http://www.dhr.dk
- Aleris. (2026, 04.03.2026). Hofteprotese. Retrieved 30.03.2026 from https://www.aleris.dk/ortopadkirurgi/hoftesmerter/hofteprotese/
- CPH Privathospital (2026). Priser på hoftekirurgi. Retrieved 30.03.2026 from https://cph-privathospital.dk/specialer/ortopaedkirurgi/hofte/priser/
- Attas, J., Bernard de Dompsure, R., Micicoi, L., Gharbi, L., Lopez, M., Bronsard, N., Gonzalez, J. F., & Micicoi, G. (2026). Instability after total hip arthroplasty: Analysis of combined anteversion and patient-related clinical parameters. Orthop Traumatol Surg Res, 112(1), 104428. https://doi.org/10.1016/j.otsr.2025.104428
- Suenaga, F., Kinoshita, T., Yasuoka, Y., Minami, K., Nishimura, Y., Nishiyama, D., Yamada, H., & Kouda, K. (2025). Characteristics of patients showing dislocation after total hip arthroplasty in an acute care hospital: A retrospective cohort study. Medicine, 104(23), e42664. https://doi.org/https://dx.doi.org/10.1097/MD.0000000000042664
- Sundhedsstyrelsen. (2021). Hofteartrose – ikke-kirurgisk behandling og genoptræning efter total hoftealloplastik: National klinisk retningslinje [Clinical guideline]. https://www.sst.dk/media/ocohi1lv/1_-national-klinisk-retnignslinje-for-hofteartrose.pdf?la=da&hash=9C51E4313EAB856C9301488C66B91BF3866F5B0B
- Kunutsor, S. K., Barrett, M. C., Beswick, A. D., Judge, A., Blom, A. W., Wylde, V., & Whitehouse, M. R. (2019). Risk factors for dislocation after primary total hip replacement: a systematic review and meta-analysis of 125 studies involving approximately five million hip replacements. Lancet Rheumatol, 1(2), e111-e121. https://doi.org/10.1016/s2665-9913(19)30045-1
- Whiting, P., Savović, J., Higgins, J. P. T., Caldwell, D. M., Reeves, B. C., Shea, B., Davies, P., Kleijnen, J., & Churchill, R. (2016). ROBIS: A new tool to assess risk of bias in systematic reviews was developed. Journal of Clinical Epidemiology, 69, 225-234. https://doi.org/https://doi.org/10.1016/j.jclinepi.2015.06.005
- Balshem, H., Helfand, M., Schünemann, H. J., Oxman, A. D., Kunz, R., Brozek, J., Vist, G. E., Falck-Ytter, Y., Meerpohl, J., Norris, S., & Guyatt, G. H. (2011). GRADE guidelines: 3. Rating the quality of evidence. J Clin Epidemiol, 64(4), 401-406. https://doi.org/10.1016/j.jclinepi.2010.07.015
- Andrade, C. (2022). Research Design: Cohort Studies. Indian Journal of Psychological Medicine, 44(2), 189-191. https://doi.org/10.1177/02537176211073764
- Telang, S., Hoveidaei, A. H., Mayfield, C. K., Lieberman, J. R., Mont, M. A., & Heckmann, N. D. (2024). Are Activity Restrictions Necessary After Total Hip Arthroplasty: A Systematic Review. Arthroplasty Today, 30, 101576. https://doi.org/https://dx.doi.org/10.1016/j.artd.2024.101576
- Chan, P. H. A., Chiu, C. H., Leung, Y. C., Cheung, A., Luk, M. H., Leung, K. C. T., Chan, L. P. K., Lau, C. M. L., & Fu, H. (2025). A scoping review on the recommendations of hip precautions after posterior total hip arthroplasty. Journal of orthopaedics, trauma and rehabilitation, 32(2), 199-207. https://doi.org/10.1177/22104917251336772
- University of Bristol. (2026). ROBIS tool. https://www.bristol.ac.uk/population-health-sciences/projects/robis/robis-tool/

